Spis treści
Azoospermia: definicja, przyczyny, objawy i leczenie
Podczas badania płodności pary systematycznie przeprowadza się u mężczyzny spermogram. Oceniając różne parametry nasienia, to badanie biologiczne umożliwia aktualizację różnych nieprawidłowości nasienia, takich jak azoospermia, całkowity brak plemników.
Co to jest azoospermia?
Azoospermia to nieprawidłowość plemników charakteryzująca się całkowitym brakiem plemników w ejakulacie. Prowadzi to oczywiście do niepłodności u mężczyzn, ponieważ przy braku plemników nie może dojść do zapłodnienia.
Azoospermia dotyka mniej niż 1% mężczyzn w populacji ogólnej lub 5 do 15% mężczyzn niepłodnych (1).
Przyczyny
W zależności od przyczyny istnieją dwa rodzaje azoospermii:
Azoospermia sekrecyjna (lub NOA, dla azoospermii nieobturacyjnej)
Spermatogeneza jest zaburzona lub nieobecna, a jądra nie wytwarzają plemników. Przyczyną tej wady spermatogenezy może być:
- hormonalna, z hipogonadyzmem (brak lub nieprawidłowości w wydzielaniu hormonów płciowych), który może być wrodzony (np. zespół Kallmanna-Morsiera) lub nabyty, w szczególności z powodu guzów przysadki, które zmieniają funkcjonowanie osi podwzgórzowo-przysadkowej lub po leczeniu (np. chemioterapia);
- genetyka: zespół Klinefeltera (obecność dodatkowego chromosomu X), który dotyka 1 na 1200 mężczyzn (2), nieprawidłowości strukturalne chromosomów (mikrodelecja, w szczególności utrata fragmentu chromosomu Y), translokacja (jeden segment chromosomu odłącza się i przyłącza do drugiego). Te nieprawidłowości chromosomalne są odpowiedzialne za 5,8% problemów z niepłodnością u mężczyzn (3);
- obustronne wnętrostwo: dwa jądra nie zstąpiły do kaletki, co upośledza proces spermatogenezy;
- infekcja: zapalenie gruczołu krokowego, zapalenie jąder.
Azoospermia obturacyjna lub wydalnicza (OA, azoospermia obturacyjna)
Jądra rzeczywiście wytwarzają plemniki, ale nie mogą być wyeksponowane z powodu zablokowania przewodów (najądrza, nasieniowodu lub przewodów wytryskowych). Przyczyna może być pochodzenia:
- wrodzony: przewody nasienne zostały zmienione w wyniku embriogenezy, co skutkuje brakiem nasieniowodów. U mężczyzn z mukowiscydozą mutacja w genie CFTR może powodować brak nasieniowodów;
- zakaźny: drogi oddechowe zostały zablokowane w wyniku infekcji (zapalenie najądrza, zapalenie gruczołu krokowego, łagiewka prostaty).
objawy
Głównym objawem azoospermii jest niepłodność.
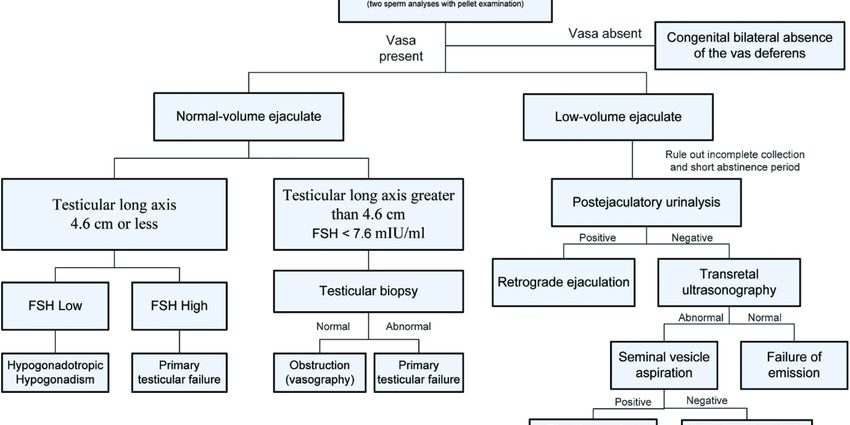
Diagnoza
Rozpoznanie azoospermii stawia się podczas konsultacji niepłodności, która u mężczyzn obejmuje systematycznie spermogram. Badanie to polega na analizie zawartości ejakulatu (nasienia), ocenie różnych parametrów i porównaniu wyników ze standardami ustalonymi przez WHO.
W przypadku azoospermii po odwirowaniu całego ejakulatu nie stwierdza się plemników. Do postawienia diagnozy konieczne jest jednak wykonanie jednego, a nawet dwóch innych spermogramów, co 3 miesiące, ponieważ spermatogeneza (cykl produkcji nasienia) trwa około 72 dni. W przypadku braku produkcji plemników w ciągu 2-3 kolejnych cykli zostanie postawiona diagnoza azoospermii.
Przeprowadzone zostaną różne dodatkowe badania w celu doprecyzowania diagnozy i próby zidentyfikowania przyczyny tej azoospermii:
- badanie kliniczne z omacywaniem jąder, pomiarem objętości jąder, omacywaniem najądrza, nasieniowodu;
- biochemia nasienia (lub badanie biochemiczne plemników), w celu analizy różnych wydzielin (cynku, cytrynianu, fruktozy, karnityny, kwaśnych fosfataz itp.) zawartych w osoczu nasienia i pochodzących z różnych gruczołów narządu rodnego (pęcherzyka nasiennego, prostaty , najądrza ). Jeśli ścieżki są zablokowane, wydzieliny te mogą zostać zakłócone, a analiza biochemiczna może pomóc w zlokalizowaniu poziomu przeszkody;
- ocena hormonalna za pomocą badania krwi, obejmująca w szczególności oznaczenie FSH (hormon folikulotropowy). Wysoki poziom FSH wskazuje na uszkodzenie jąder; niski poziom FSH o wysokim zaangażowaniu (na poziomie osi podwzgórzowo-przysadkowej);
- serologia przez badanie krwi, w celu wykrycia infekcji, takiej jak chlamydia, która może lub może spowodować uszkodzenie dróg wydalniczych;
- USG moszny w celu sprawdzenia jąder i wykrycia nieprawidłowości nasieniowodów lub najądrza;
- kariotyp krwi i testy genetyczne w poszukiwaniu nieprawidłowości genetycznej;
- biopsja jądra polegająca na pobraniu w znieczuleniu fragmentu tkanki wewnątrz jądra;
- w przypadku podejrzenia patologii górnej części czasami wykonuje się prześwietlenie lub rezonans magnetyczny przysadki mózgowej.
Leczenie i zapobieganie
W przypadku azoospermii wydzielniczej pochodzenia hormonalnego w następstwie zmiany osi podwzgórzowo-przysadkowej (hipogonadyzm hipogonadotropowy), można zaproponować leczenie hormonalne w celu przywrócenia wydzielania hormonów niezbędnego do spermatogenezy.
W innych przypadkach chirurgiczne poszukiwanie plemników można przeprowadzić albo w jądrach podczas biopsji jądra (technika TESE: Testicular Sperm Extraction), jeśli jest to azoospermia wydzielnicza, albo w biopsji jądra. najądrza (technika MESA, mikrochirurgiczna aspiracja nasienia najądrza), jeśli jest to azoospermia obturacyjna.
W przypadku pobrania nasienia można je wykorzystać bezpośrednio po biopsji (pobieranie synchroniczne) lub po zamrożeniu (pobieranie asynchroniczne) podczas IVF (zapłodnienie in vitro) z ICSI (intracytoplasmic sperm injection). Ta technika AMP polega na bezpośrednim wstrzyknięciu pojedynczego plemnika do każdej dojrzałej komórki jajowej. Ponieważ plemniki są selekcjonowane i zapłodnienie „wymuszone”, ICSI generalnie zapewnia lepsze wyniki niż konwencjonalne IVF.
Jeśli nie można pobrać nasienia, parze można zaproponować IVF z nasieniem dawcy.










Ibo ni ile iwosan yin wa