Spis treści
Zapalenie małych naczyń włosowatych
Zapalenie małych naczyń włosowatych
Jest to duża grupa przypadków zapalenia naczyń ściany tętniczek, żyłek lub naczyń włosowatych, których rokowanie jest bardzo zmienne w zależności od tego, czy jest to czyste, czy ogólnoustrojowe zapalenie naczyń skóry.
Najczęstszym aspektem klinicznym jest plamica (fioletowe plamy, które nie blakną po naciśnięciu), wybrzuszona i naciekająca, zwłaszcza w kończynach dolnych, pogarszana podczas stania, która może przybierać różne formy (wybroczynowa i wybroczynowa, martwicza, krostkowa…) lub żylakowata, tworząc rodzaj fioletowej siatki (livedo reticularis) lub cętkowanie (livedo racemosa) na nogach. Możemy również zaobserwować zjawisko Raynauda (kilka palców robi się białe z zimna).
Plamica i żyło mogą być związane z innymi zmianami na skórze (grudkami, guzkami, zmianami martwiczymi, krwawiącymi pęcherzykami), utrwaloną pokrzywką, która nie swędzi.
Obecność objawów poza skórą stanowi czynnik grawitacyjny, wskazujący na obecność naczyniowych zajęcia narządów:
- ból stawu,
- ból brzucha, czarne stolce, zaburzenia pasażu,
- Neuropatia obwodowa
- obrzęki kończyn dolnych,
- nadciśnienie,
- trudności w oddychaniu, astma, odkrztuszanie krwi…
Lekarz zleca badania mające na celu znalezienie przyczyny i oznak powagi: badanie krwi z morfologią krwi, poszukiwanie stanu zapalnego, badania wątroby i nerek itp., poszukiwanie krwi w stolcu i prześwietlenie według punktów wywołania ( prześwietlenie płuc w przypadku trudności w oddychaniu itp.).
Zapalenie naczyń wywołane infekcją:
- bakteryjne: paciorkowce, ziarniaki Gram-ujemne (gonokoki i meningokoki)
- wirusowe: zapalenie wątroby, mononukleoza zakaźna, HIV itp.
- pasożytnicze: malaria …
- grzybicze: Candida albicans …
Zapalenie naczyń związane z zaburzeniami immunologicznymi
- Krioglobulinemia typu II (mieszana monoklonalna) i III (mieszana poliklonalna), związana z chorobą autoimmunologiczną, infekcją (zwłaszcza wirusowym zapaleniem wątroby typu C) lub chorobą krwi
- Hypocomplementémie (pokrzywkowy waskularyt Mac Duffie)
- Hyperglobulinémie (fioletowy hyperglobulinémique Waldenströma)
- Zapalenie tkanki łącznej: toczeń, zespół Gougerota-Sjögrena, reumatoidalne zapalenie stawów …
- Zapalenie naczyń, choroby krwi i nowotwory złośliwe
- Białaczka, chłoniak, szpiczak, rak
- Zapalenie naczyń związane z ANCA (przeciwciała przeciw cytoplazmie neutrofili)
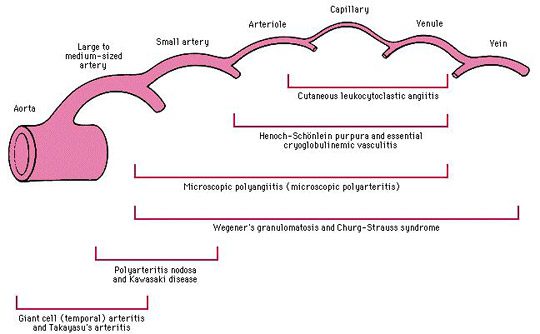
Micro Poly Angéite lub MPA
Mikropoliangiitis (MPA) to ogólnoustrojowe martwicze zapalenie naczyń, którego objawy kliniczne są bardzo podobne do objawów PAN.
MPA jest związany z ANCA typu anty-mieloperoksydazy (anty-MPO) i zazwyczaj powoduje szybko postępujące kłębuszkowe zapalenie nerek i zajęcie płuc, które nie występują w PAN.
Leczenie MPA jak w przypadku PAN rozpoczyna się od terapii kortykosteroidami, czasem połączonej z lekami immunosupresyjnymi (zwłaszcza cyklofosfamidem)
Choroba Wegenera
Ziarniniakowatość Wegenera to zapalenie naczyń, którego początek na ogół charakteryzuje się objawami laryngologicznymi lub oddechowymi (zapalenie zatok, pneumopatia itp.) opornymi na leczenie antybiotykami.
Klasycznie, rozlane zapalenie laryngologiczne (niszczące pansinusitis), płucne (guzki miąższowe) i nerkowe (odporne na półksiężyc martwicze kłębuszkowe zapalenie nerek) tworzy klasyczną triadę ziarniniakowatości Wegenera.
Błona skórno-śluzowa dotyka około 50% pacjentów: plamica (fioletowe plamki, które nie znikają po naciśnięciu), wybrzuszenia i nacieki, grudki, guzki podskórne, owrzodzenia skóry, krosty, pęcherzyki, przerostowe zapalenie dziąseł…
ANCA jest testem diagnostycznym i ewolucyjnym dla ziarniniakowatości Wegenera, z rozlaną fluorescencją cytoplazmatyczną (c-ANCA), drobnoziarnistym ze wzmocnieniem okołojądrowym i/lub czysto okołojądrową fluorescencją (p-ANCA).
Leczenie ziarniniakowatości Wegenera, która czasami może być uważana za stan nagły, powinno być prowadzone w specjalistycznym szpitalu przez połączenie kortyzonu i doustnego cyklofosfamidu.
Choroba Churga i Straussa
Astma jest głównym i wczesnym kryterium tego zapalenia naczyń, które wyprzedza średnio o 8 lat przed pierwszymi objawami zapalenia naczyń (neuropatia, zaburzenia zatok itp.) i utrzymuje się później.
Badania krwi wykazują w szczególności wyraźny wzrost liczby eozynofilowych wielojądrzastych białych krwinek
Leczenie choroby Churga i Straussa rozpoczyna się od terapii kortykosteroidami, czasem połączonej z lekami immunosupresyjnymi (zwłaszcza cyklofosfamidem)
Opinia naszego lekarza
Plamica naciekowa (fioletowe, nieco grube plamy, które nie zanikają pod naciskiem palca) jest kluczowym objawem zapalenia naczyń. Niestety objaw ten nie zawsze występuje, a zmienność nieswoistych objawów klinicznych często utrudnia lekarzom diagnozę. Podobnie często trudno jest znaleźć przyczynę leczenia zapalenia małych naczyń, które jest zdecydowanie najważniejszym przypadkiem spotykanym w obecnej praktyce w porównaniu z zapaleniem średnich i dużych naczyń: około połowa zapalenia małych naczyń. naczynia nie mają przyczyny znalezionej podczas badań biologicznych i radiologicznych, które lekarz przeprowadza w celu znalezienia etiologii. Często mówimy o „alergicznym zapaleniu naczyń” lub „zapaleniu naczyń z nadwrażliwości”, a raczej „zapaleniu naczyń skórnych małych naczyń o idiopatycznym kalibrze”. dr Ludovic Rousseau, dermatolog |
Zabytki
Grupa badawcza ds. zapalenia naczyń we Francji: www.vascularites.org
Dermatonet.com, strona informacyjna dermatologa o skórze, włosach i urodzie
MedicineNet: http://www.medicinenet.com/vasculitis/article.htm