Spis treści
Zabiegi medyczne na gruźlicę
Diagnostyczny
W aktywnej fazie choroby zwykle występują objawy (gorączka, nocne poty, uporczywy kaszel itp.). Lekarz polega na tych objawach, ale także na wynikach kolejnych testów i badań.
Test skórny. Test skórny może wykryć obecność prątka Kocha w organizmie. U nowo zarażonej osoby test ten będzie dodatni 4 do 10 tygodni po zakażeniu. Niewielka ilość tuberkuliny (oczyszczone białko z Mycobacterium tuberculosis) wstrzykuje się pod skórę. Jeśli w miejscu wstrzyknięcia wystąpi reakcja skórna (zaczerwienienie lub obrzęk) w ciągu następnych 48 do 72 godzin, oznacza to infekcję. Jeśli wynik jest negatywny, lekarz może zalecić drugie badanie kilka tygodni później.
Leczenie gruźlicy: zrozum wszystko w 2 minuty
Radiografia płuc. Jeśli pacjent ma na przykład objawy uporczywego kaszlu, zostanie zlecone prześwietlenie klatki piersiowej w celu oceny stanu płuc. W trakcie obserwacji prześwietlenie pozwala również na sprawdzenie postępu choroby.
Badania biologiczne na próbkach wydzieliny płucnej. Wydzieliny są najpierw obserwowane pod mikroskopem, aby sprawdzić, czy bakterie obecne w wydzielinach należą do rodziny prątków (bacillus Kocha jest prątkiem). Wynik tego testu uzyskuje się tego samego dnia. Przechodzimy również do kultura wydzielin do identyfikacji bakterii i tego, czy są one oporne na antybiotyki. Na efekty trzeba jednak poczekać 2 miesiące.
Jeśli badanie mikroskopowe wykaże obecność prątków, a badanie lekarskie sugeruje, że jest to gruźlica, rozpoczyna się leczenie antybiotykami, nie czekając na wynik badania posiewu drobnoustrojów. W ten sposób objawy są łagodzone, choroba jest kontrolowana, a dana osoba jest mniej podatna na przeniesienie infekcji na otoczenie. Zabieg można wtedy skorygować, jeśli to konieczne.
Zabiegi antybiotykowe
Połączenia antybiotyki pierwszego rzutu prawie we wszystkich przypadkach może pokonać gruźlicę. Osoby z tą chorobą proszone są o pozostanie w domu lub noszenie maski w miejscach publicznych, dopóki lekarz nie stwierdzi, że nie są już zakaźne (zwykle po dwóch lub trzech tygodniach leczenia).
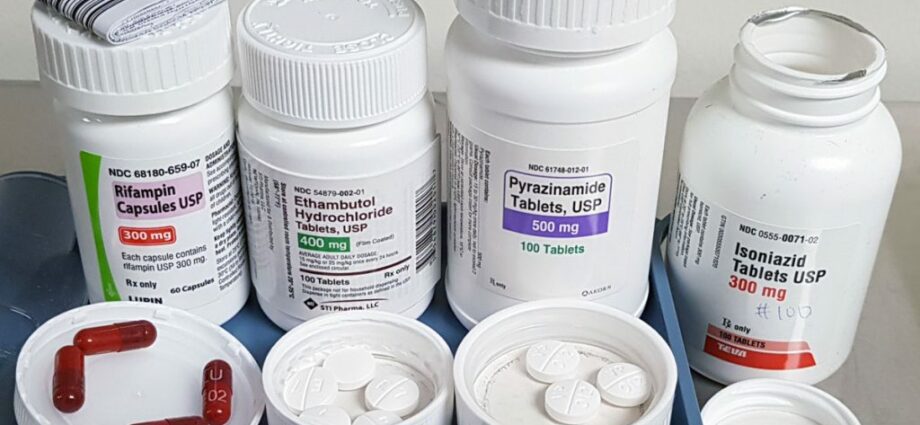
Leczenie pierwszego rzutu. Zwykle przepisywane cztery antybiotyki następujące to izoniazyd, ryfampicyna, etambutol i pirazynamid, które są przyjmowane doustnie. Aby być skutecznym i całkowicie zabić bakterie, leczenie wymaga codziennego przyjmowania leków przez minimalny okres czasu. Miesiąc 6, czasami do 12 miesięcy. Wszystkie te antybiotyki mogą w różnym stopniu powodować uszkodzenie wątroby. Należy poinformować lekarza, jeśli wystąpią jakiekolwiek objawy, takie jak nudności i wymioty, utrata apetytu, żółtaczka (żółtawa cera), ciemny mocz lub gorączka bez wyraźnej przyczyny.
Zabiegi drugiej linii. Jeśli bakterie są oporne na dwa główne antybiotyki (izoniazyd i ryfampinę), nazywa się to opornością wielolekową (MDR-TB) i konieczne jest uciekanie się do leków o wartości 2e linia. Czasami łączy się od 4 do 6 antybiotyków. Często trzeba je przejmować przez dłuższy okres, czasem do 2 lat. Mogą również powodować działania niepożądane, na przykład drętwienie rąk lub stóp oraz toksyczność wątroby. Część z nich podaje się dożylnie.
Zabiegi na ultraoporne bakterie. Jeśli szczep infekcji jest oporny na kilka metod leczenia zwykle oferowanych w pierwszej lub drugiej linii, do walki z tak zwaną gruźlicą ekstensywnie oporną lub XDR-TB stosuje się cięższe i bardziej toksyczne leczenie, często podawane dożylnie.
Przeciwwskazania. TEN'alkohol iparacetamol (Tylenol®) są przeciwwskazane podczas całego leczenia. Substancje te bardziej obciążają wątrobę i mogą powodować problemy.
Inne
W przypadku'jedzenie niedobór, przyjmowanie suplementów multiwitaminowych i mineralnych może zapobiec nawrotowi infekcji4. W miarę możliwości należy preferować przyjmowanie bardziej zrównoważonych nawyków żywieniowych, aby przyspieszyć powrót do zdrowia. Więcej informacji na temat podstaw zdrowego odżywiania znajdziesz w naszej sekcji Jedz lepiej.
Ważny. Nawet jeśli choroba nie jest już zaraźliwa po 2 lub 3 tygodniach leczenia, należy ją kontynuować przez: cały przepisany czas trwania. Niepełne lub niewłaściwe leczenie jest gorsze niż brak leczenia. Rzeczywiście, leczenie przerwane przed terminem może prowadzić do rozprzestrzeniania się bakterii opornych na antybiotyki. Choroba jest wtedy znacznie trudniejsza i czasochłonna w leczeniu, a zabiegi są bardziej toksyczne dla organizmu. Ponadto jest główną przyczyną zgonów, szczególnie wśród osób zakażonych wirusem HIV. Wreszcie, jeśli bakteria uodporni się, zostanie przeniesiona na inne osoby, leczenie zapobiegawcze jest wtedy nieskuteczne. |