Spis treści
Zgodnie ze swoją misją Redakcja MedTvoiLokony dokłada wszelkich starań, aby dostarczać rzetelne treści medyczne poparte najnowszą wiedzą naukową. Dodatkowa flaga „Sprawdzona treść” wskazuje, że artykuł został przejrzany lub napisany bezpośrednio przez lekarza. Ta dwustopniowa weryfikacja: dziennikarz medyczny i lekarz pozwala nam dostarczać treści najwyższej jakości, zgodne z aktualną wiedzą medyczną.
Nasze zaangażowanie w tym obszarze zostało docenione m.in. przez Stowarzyszenie Dziennikarzy dla Zdrowia, które przyznało redakcji MedTvoiLokony honorowy tytuł Wielkiego Edukatora.
Choroba hemolityczna noworodków jest stanem spowodowanym niezgodnością (konfliktem) czynnika Rh lub grup krwi AB0 między matką a płodem. Dolegliwość powoduje wytwarzanie przeciwciał we krwi matki, co z kolei prowadzi do rozpadu czerwonych krwinek płodu i noworodka. Najgroźniejszą postacią choroby hemolitycznej jest żółtaczka.
Kilka słów o chorobie hemolitycznej noworodka…
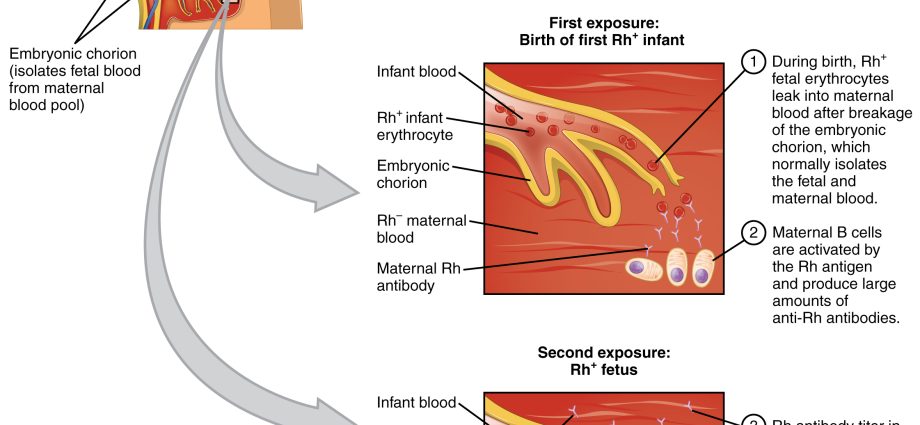
Dolegliwość związana jest z konfliktem serologicznym, czyli sytuacją, w której grupa krwi matki jest inna niż grupa krwi dziecka. Choroba hemolityczna powoduje wytwarzanie przeciwciał we krwi matki, które rozkładają czerwone krwinki płodu i noworodka. Najgroźniejszą postacią choroby jest ciężka żółtaczka noworodków, spowodowana szybkim wzrostem poziomu bilirubiny we krwi i rozwojem anemii. Kiedy poziom bilirubiny przekracza pewien próg, może uszkodzić mózg, znany jako żółtaczka jąder podstawy mózguco powoduje – jeśli dziecko przeżyje – niedorozwój psychofizyczny. Obecnie konflikt serologiczny nie jest tak dużym problemem jak w XX wieku.
Przyczyny choroby hemolitycznej noworodka
Każdy ma określoną grupę krwi, aw normalnych warunkach zdrowy organizm nie wytwarza przeciwciał przeciwko swoim komórkom krwi. Grupa krwi Rh+ nie wytwarza przeciwciał przeciwko temu czynnikowi, czyli anty-Rh. Podobnie organizm pacjenta z grupą krwi A nie wytwarza przeciwciał anty-A. Jednak ta zasada nie dotyczy kobiet w ciąży, dlatego choroba hemolityczna noworodka jest spowodowana konfliktem między krwią dziecka a przeciwciałami produkowanymi przez matkę. Mówiąc prościej: krew matki jest uczulona na krew dziecka. Przeciwciała kobiety w ciąży mogą przenikać przez łożysko (w obecnej lub następnej ciąży) i atakować komórki krwi dziecka. Konsekwencją jest wówczas choroba hemolityczna dziecka.
Objawy i formy choroby hemolitycznej dziecka
Najłagodniejszą formą choroby hemolitycznej jest nadmierne niszczenie komórek krwi dziecka. Dziecko rodzi się z niedokrwistośćzwykle towarzyszy mu powiększona śledziona i wątroba, ale nie stanowi to zagrożenia dla jego życia. Z biegiem czasu obraz krwi znacznie się poprawia, a dziecko rozwija się prawidłowo. Należy jednak podkreślić, że w niektórych przypadkach niedokrwistość jest ciężka i wymaga specjalistycznego leczenia.
Inna forma choroby hemolitycznej występuje ciężka żółtaczka. Twoje dziecko wydaje się być całkowicie zdrowe, ale zaczyna rozwijać się żółtaczka już pierwszego dnia po urodzeniu. Następuje bardzo szybki wzrost bilirubiny, która odpowiada za żółty kolor skóry. Żółtaczka jest wielkim niebezpieczeństwem, ponieważ jej stężenie powyżej pewnego poziomu ma toksyczny wpływ na mózg dziecka. Może nawet doprowadzić do uszkodzenia mózgu. U dzieci z żółtaczką obserwuje się drgawki i nadmierne napięcie mięśni. Nawet jeśli dziecko zostanie uratowane, żółtaczka może mieć poważne konsekwencje, na przykład dziecko może stracić słuch, cierpieć na epilepsję, a nawet mieć trudności z mówieniem i utrzymaniem równowagi.
Ostatnia i najpoważniejsza postać choroby hemolitycznej noworodka jest uogólniona obrzęk płodu. W wyniku zniszczenia komórek krwi dziecka przez przeciwciała matki (jeszcze na etapie życia płodowego) dochodzi do zaburzeń krążenia noworodka i zwiększenia przepuszczalności naczyń. Co to znaczy? Płyn z naczyń krwionośnych wydostaje się do sąsiednich tkanek, powodując w ten sposób powstanie obrzęku wewnętrznego w ważnych narządach, takich jak otrzewna lub otaczający serce worek osierdziowy. W tym samym czasie maluch rozwija się anemia. Niestety obrzęk płodu jest tak poważny, że najczęściej prowadzi do śmierci płodu jeszcze w łonie matki lub zaraz po urodzeniu.
Diagnostyka choroby hemolitycznej noworodka
Zazwyczaj kobieta w ciąży przechodzi badania przesiewowe w celu wykrycia obecności przeciwciał anty-RhD lub innych równie istotnych przeciwciał. Zwykle w pierwszym trymestrze ciąży wykonuje się test antyglobulinowy (test Coombsa), jeśli rodzice dziecka są niezgodni z RhD. Nawet jeśli wynik jest negatywny, test jest powtarzany w każdym trymestrze i na miesiąc przed porodem. Z kolei pozytywny wynik badania jest wskazaniem do poszerzenia diagnozy i wykonania badań typu i miana przeciwciał. Niskie miano przeciwciał (poniżej 16) wymaga jedynie leczenia zachowawczego, tj. comiesięcznego monitorowania miana przeciwciał. Z drugiej strony rozpoznanie wysokiego miana przeciwciał (powyżej 32) wymaga bardziej inwazyjnego leczenia. Wskazaniem do tego jest również stwierdzenie na USG poszerzenia żyły pępowinowej, powiększenia wątroby i pogrubienia łożyska. Następnie wykonuje się aminopunkcję i kordocentezę (pobranie próbki krwi płodu do badania). Badania te pozwalają dokładnie ocenić stopień zaawansowania niedokrwistości płodu, określić grupę krwi oraz obecność odpowiednich antygenów na komórkach krwi. Znormalizowane wyniki wymagają powtórzenia testu po kilku tygodniach.
Leczenie rozpoczyna się w przypadku stwierdzenia ciężkiej niedokrwistości. Ponadto wykonywana jest metoda PCR, która potwierdza obecność antygenu D. Brak tego antygenu wyklucza wystąpienie choroby hemolitycznej płodu.
Choroba hemolityczna noworodka – leczenie
Leczenie dolegliwości polega głównie na przetoczeniu krwi egzogennej wewnątrzmacicznej pod kontrolą USG. Krew podawana jest do łożyska naczyniowego lub do jamy otrzewnej płodu. Do pełnej wymiany krwi wymagane są 3-4 cykle transfuzji. Terapię należy kontynuować do czasu, gdy płód będzie zdolny do życia pozamacicznego. Ponadto lekarze zalecają przerwanie ciąży maksymalnie do 37 tygodnia. Po urodzeniu noworodek często wymaga przetoczeń albumin i fototerapii, w cięższych przypadkach wykonuje się transfuzję zastępczą lub uzupełniającą. Oprócz leczenia ważne jest również zapobieganie chorobom.
Choroba hemolityczna noworodka – profilaktyka
Profilaktyka chorób hemolitycznych może być swoista i nieswoista. Pierwszym z nich jest unikanie kontaktu z obcą krwią i przestrzeganie zasad przetaczania krwi zgodnej z grupami po dopasowaniu krzyżowym. Drugi z kolei polega na podaniu immunoglobuliny anty-D na 72 godziny przed przewidywanym wyciekiem krwi, czyli:
- podczas porodu,
- w przypadku poronienia,
- w przypadku krwawienia w ciąży,
- w wyniku inwazyjnych zabiegów wykonywanych w czasie ciąży,
- podczas operacji ciąży pozamacicznej.
W ramach profilaktyki wewnątrzciążowej u kobiet Rh ujemnych z ujemnym wynikiem testu antyglobulinowego stosuje się podawanie immunoglobulin anty-D (w 28. tygodniu ciąży). Kolejną dawkę immunoglobulin podaje się dopiero po urodzeniu dziecka. Ta metoda zabezpiecza tylko jedną, najbliższą ciążę. U kobiet, które planują jeszcze więcej dzieci, po raz kolejny stosuje się immunoprofilaktykę.