Spis treści
FSH lub hormon folikulostymulujący
Hormon folikulotropowy lub FSH jest kluczowym hormonem płodności zarówno u mężczyzn, jak iu kobiet. Dlatego podczas badania płodności systematycznie sprawdzana jest jego częstość.
Co to jest FSH lub hormon folikulotropowy?
U kobiet
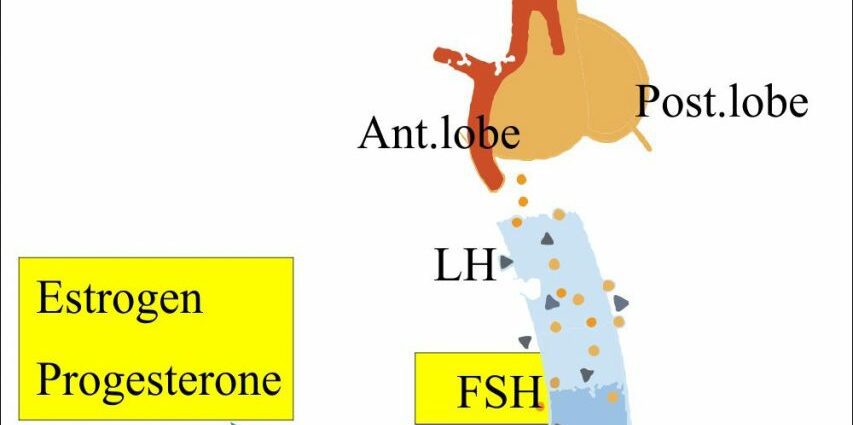
HSF występuje w pierwszej fazie cyklu jajnikowego, znanej jako faza pęcherzykowa. W tej fazie, która rozpoczyna się pierwszego dnia miesiączki, a kończy w momencie owulacji, podwzgórze wydziela neurohormon GnRH (hormon uwalniający gonadotropiny). Nastąpi reakcja łańcuchowa:
- GnRH stymuluje przysadkę mózgową, która w odpowiedzi wydziela FSH;
- pod wpływem FSH zacznie rosnąć około dwudziestu pęcherzyków jajnikowych;
- te dojrzewające pęcherzyki będą z kolei wydzielać estrogen, odpowiedzialny za pogrubienie wyściółki macicy w celu przygotowania macicy na przyjęcie ewentualnego zapłodnionego jajeczka;
- w kohorcie pojedynczy pęcherzyk, zwany pęcherzykiem dominującym, osiąga owulację. Pozostali zostaną wyeliminowani;
- po wybraniu dominującego pęcherzyka przedowulacyjnego wydzielanie estrogenu gwałtownie wzrasta. Ten wzrost powoduje gwałtowny wzrost poziomu LH (hormonu luteinizującego), który wywoła owulację: dojrzały pęcherzyk pęka i uwalnia oocyt.
W centrum tej reakcji łańcuchowej FSH jest zatem kluczowym hormonem dla płodności.
W ludziach
FSH bierze udział w spermatogenezie i wydzielaniu testosteronu. Pobudza komórki Sertoli, które produkują plemniki w jądrach.
Dlaczego test FSH?
U kobiet dawkę FSH można przepisać w różnych sytuacjach:
- w przypadku pierwotnego braku miesiączki i/lub późnego dojrzewania: stosuje się skojarzone dawkowanie FSH i LH w celu odróżnienia hipogonadyzmu pierwotnego (pochodzenia jajnikowego) od wtórnego (pochodzenia wysokiego: podwzgórze lub przysadka);
- w przypadku wtórnego braku miesiączki;
- w przypadku problemów z płodnością wykonuje się ocenę hormonalną z dawkowaniem różnych hormonów płciowych: hormonu folikulotropowego (FSH), estradiolu, hormonu luteinizującego (LH), hormonu antymullerowego (AMH) oraz w niektórych przypadkach prolaktyny, TSH (tarczycy). ), testosteron. Badanie FSH pomaga ocenić rezerwę jajnikową i jakość owulacji. Pozwala stwierdzić, czy zaburzenia owulacji lub brak miesiączki są spowodowane starzeniem się jajników, czy zajęciem przysadki mózgowej.
- w okresie menopauzy oznaczanie FSH nie jest już zalecane w celu potwierdzenia początku okresu przed menopauzą i menopauzy (HAS, 2005) (1).
W ludziach
Test FSH można wykonać jako część oceny płodności, w obliczu nieprawidłowości spermogramu (azoospermia lub ciężka oligospermia), w celu zdiagnozowania hipogonadyzmu.
Test FSH: jak przeprowadzana jest analiza?
Pomiary hormonalne są pobierane z badania krwi, a nie na pusty żołądek.
- u kobiet oznaczenia FSH, LH i estradiolu wykonuje się w 2., 3. lub 4. dniu cyklu w laboratorium referencyjnym.
- u ludzi dawkowanie FSH można przeprowadzić w dowolnym momencie.
FSH za niski lub za wysoki: analiza wyników
U kobiet:
- wyraźny wzrost FSH i LH wskazuje na pierwotną niewydolność jajników;
- znaczny spadek LH i FSH odzwierciedla najczęściej uszkodzenie przysadki, pierwotne lub wtórne (guz, martwica przysadki, hipofizektomia itp.);
- jeśli FSH jest wysoki i/lub niski estradiolu, podejrzewa się zmniejszenie rezerwy jajnikowej („wczesna menopauza”).
W ludziach:
- wysoki poziom FSH wskazuje na uszkodzenie kanalików jąder lub nasienia;
- jeśli jest niski, podejrzewa się „wysokie” zajęcie (podniebienie, przysadka). Wykonane zostaną MRI i uzupełniające badanie krwi w celu wykrycia niewydolności przysadki.
Zarządzanie FSH zbyt wysokim lub zbyt niskim, aby zajść w ciążę
U kobiet:
- w przypadku niewydolności jajników lub zajęcia przysadki zaoferowana zostanie stymulacja jajników. Jego celem jest wytworzenie jednej lub dwóch dojrzałych oocytów. Istnieją różne protokoły, drogą doustną lub wstrzyknięciami;
- w przypadku przedwczesnej menopauzy można zaproponować dawstwo oocytów.
W ludziach:
- w przypadku hipogonadyzmu hipogonatotropowego (zmiana osi podwzgórzowo-przysadkowej) z ciężką azoospermią lub oligospermią zalecone zostanie leczenie przywracające spermatogenezę. Można stosować dwa rodzaje cząsteczek: gonadotropiny o aktywności FSH i gonadotropiny o aktywności LH. Protokoły, które różnią się w zależności od pacjenta, trwają od 3 do 4 miesięcy, a w niektórych sytuacjach nawet dłużej.
- w przypadku poważnej zmiany nasienia i pewnej azoospermii (w przypadku której możliwe jest chirurgiczne usunięcie nasienia z najądrza lub jądra) można zaproponować IVF z ICSI. Ta technika AMP polega na wstrzyknięciu plemnika bezpośrednio do cytoplazmy dojrzałej komórki jajowej;
- dawstwo nasienia może zostać zaoferowane parze, jeśli nie można przywrócić spermatogenezy.