Spis treści
Achalazja: wszystko o achalazji przełykowej
Achalazja jest zaburzeniem, które występuje, gdy skurcze przełyku są nieobecne lub nieprawidłowe, dolny zwieracz przełyku nie rozluźnia się normalnie, a ciśnienie spoczynkowe dolnego zwieracza przełyku jest zwiększone. Celem leczenia jest złagodzenie objawów poprzez rozszerzenie dolnego zwieracza przełyku, wstrzyknięcie toksyny botulinowej balonem lub przecięcie włókien mięśniowych zwieracza.
Co to jest achalazja?
Achalazja, zwana także kurczem serca lub megaesophagus, to zaburzenie ruchowe przełyku, które charakteryzuje się uczuciem dyskomfortu podczas połykania. Jest to choroba rzadka, występująca u 9-10/100 osób. Może pojawić się w każdym wieku, zarówno u mężczyzn, jak iu kobiet, ze szczytową częstością występowania od 000 do 30 lat. Zwykle zaczyna się w podstępny sposób między 40 a 20 rokiem życia i stopniowo ewoluuje przez kilka miesięcy, a nawet lat.
Jakie są przyczyny achalazji?
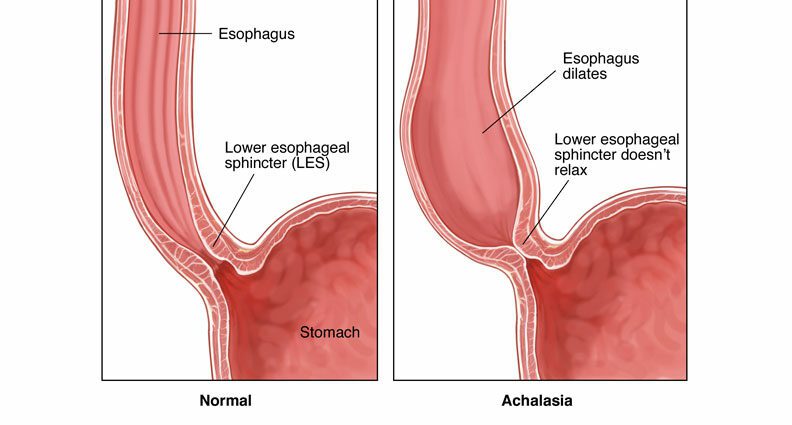
Po połknięciu pokarm wędruje do żołądka poprzez rytmiczne skurcze mięśni przełyku zwane perystaltyką. Następnie pokarm wchodzi do żołądka przez otwór dolnego zwieracza przełyku, który jest pierścieniem mięśniowym, który utrzymuje dolny koniec przełyku zamknięty, tak aby pokarm i kwas żołądkowy nie spływały z powrotem. do przełyku. Kiedy połykasz, ten zwieracz rozluźnia się normalnie, aby umożliwić przejście pokarmu do żołądka.
W achalazji zwykle pojawiają się dwie nieprawidłowości:
- brak skurczu przełyku lub aperystaltyki spowodowanej zwyrodnieniem nerwów w ścianie przełyku;
- oraz brak lub niepełne otwarcie dolnego zwieracza przełyku.
Jakie są objawy achalazji?
Głównym objawem achalazji są zaburzenia połykania. To prowadzi do:
- dysfagia, czyli uczucie zatkania pokarmu podczas połykania lub przechodzenia przez przełyk, które występuje u 90% osób z achalazją;
- regurgitacje, zwłaszcza podczas snu, niestrawionego pokarmu lub płynów, które zalegają w przełyku, występują w 70% przypadków;
- czasami zwężający ból w klatce piersiowej;
- wdychanie pokarmu przez pacjenta może spowodować kaszel, infekcję dróg oddechowych, rozstrzenie oskrzeli, czyli rozszerzenie oskrzeli, lub wziewne zapalenie płuc.
Objawy te mogą utrzymywać się przez wiele lat, sporadycznie i kapryśnie, i występować przy pokarmach stałych i/lub płynach. Mogą się stopniowo pogarszać i prowadzić do lekkiej lub umiarkowanej utraty wagi, a nawet niedożywienia. Powikłania oddechowe są powszechne, dotykając 20 do 40% pacjentów.
Jak leczyć achalazję przełyku?
Diagnoza achalazji opiera się na:
- badanie endoskopowe oopastro-dwunastnicy pozwalające na obserwację wyściółki przełyku;
- badanie rentgenowskie przełyku, w którym pacjent przyjmuje baryt, nieprzezroczysty dla promieni rentgenowskich środek kontrastowy, który umożliwia wizualizację rozszerzonego przełyku, który nie jest dobrze opróżniany;
- i wreszcie manometria przełyku, która umożliwia, dzięki sondzie, pomiar ciśnienia wzdłuż przełyku i stopnia rozluźnienia dolnego zwieracza przełyku. W przypadku achalazji w manometrii stwierdza się brak skurczów przełyku w odpowiedzi na połknięcie wody oraz całkowity lub niepełny brak rozluźnienia dolnego zwieracza przełyku.
Żadne leczenie nie może skorygować zmian patofizjologicznych odpowiedzialnych za achalazję.
Proponowane zabiegi mają na celu złagodzenie objawów poprzez zmniejszenie ciśnienia dolnego zwieracza przełyku oraz poprawę przejścia treści przełyku do żołądka poprzez efekt grawitacji:
- wstrzyknięcie toksyny botulinowej do dolnego zwieracza przełyku drogą endoskopową umożliwia jej uwolnienie. To leczenie, odnawiane co sześć do dwunastu miesięcy, jest wskazane głównie u najbardziej wrażliwych pacjentów z wysokim ryzykiem operacyjnym;
- dylatację endoskopową, czyli pneumatyczną, za pomocą balonu umieszczonego w napompowanym złączu przełykowym, który umożliwia rozciąganie mięśni i wspomaganie opróżniania przełyku. Jest skuteczny w prawie 80 do 85% przypadków;
- miotomia chirurgiczna, znana jako Heller, polega na przecięciu włókien mięśniowych dolnego zwieracza przełyku za pomocą laparoskopii, techniki chirurgicznej umożliwiającej dostęp do wnętrza jamy brzusznej przez małe nacięcia. Ta interwencja, skuteczna w ponad 85% przypadków, jest na ogół związana z wytworzeniem zastawki na poziomie połączenia przełykowo-żołądkowego w celu ograniczenia ryzyka refluksu żołądkowo-przełykowego;
- nowsza przezustna miotomia endoskopowa (POEM) to nacięcie wykonane endoskopowo. Technika ta, skuteczna w 90% przypadków, polega na utworzeniu tunelu w ścianie przełyku w celu bezpośredniego dostępu do dolnego zwieracza przełyku i jego przecięcia.
Niektóre zabiegi farmakologiczne mogą pomóc w rozluźnieniu zwieracza. Mają ograniczoną skuteczność, ale mogą wydłużyć czas między dwoma rozszerzeniami balonu lub wstrzyknięciami toksyny botulinowej. Można je rozważyć u pacjentów z przeciwwskazaniem do zabiegu chirurgicznego lub poszerzenia endoskopowego oraz w przypadku niepowodzenia leczenia toksyną botulinową. Należą do nich w szczególności:
- azotany, takie jak diazotan izosorbidu, umieszczane pod językiem przed posiłkami; poprawę objawów obserwuje się w 53-87% przypadków;
- blokery kanału wapniowego, takie jak nifedypina, również umieszcza się pod językiem na 30 do 45 minut przed posiłkiem. Poprawę dysfagii odnotowuje się w 53 do 90% przypadków.